Emille fick stamceller av storebror
Emille Nyembo, 2 år, lider av sicklecellanemi och har vårdats med transfusion av röda blodceller och stamcellstransplantation. I takt med den ökade invandringen behöver Finland också allt fler blodgivare med utländsk bakgrund.
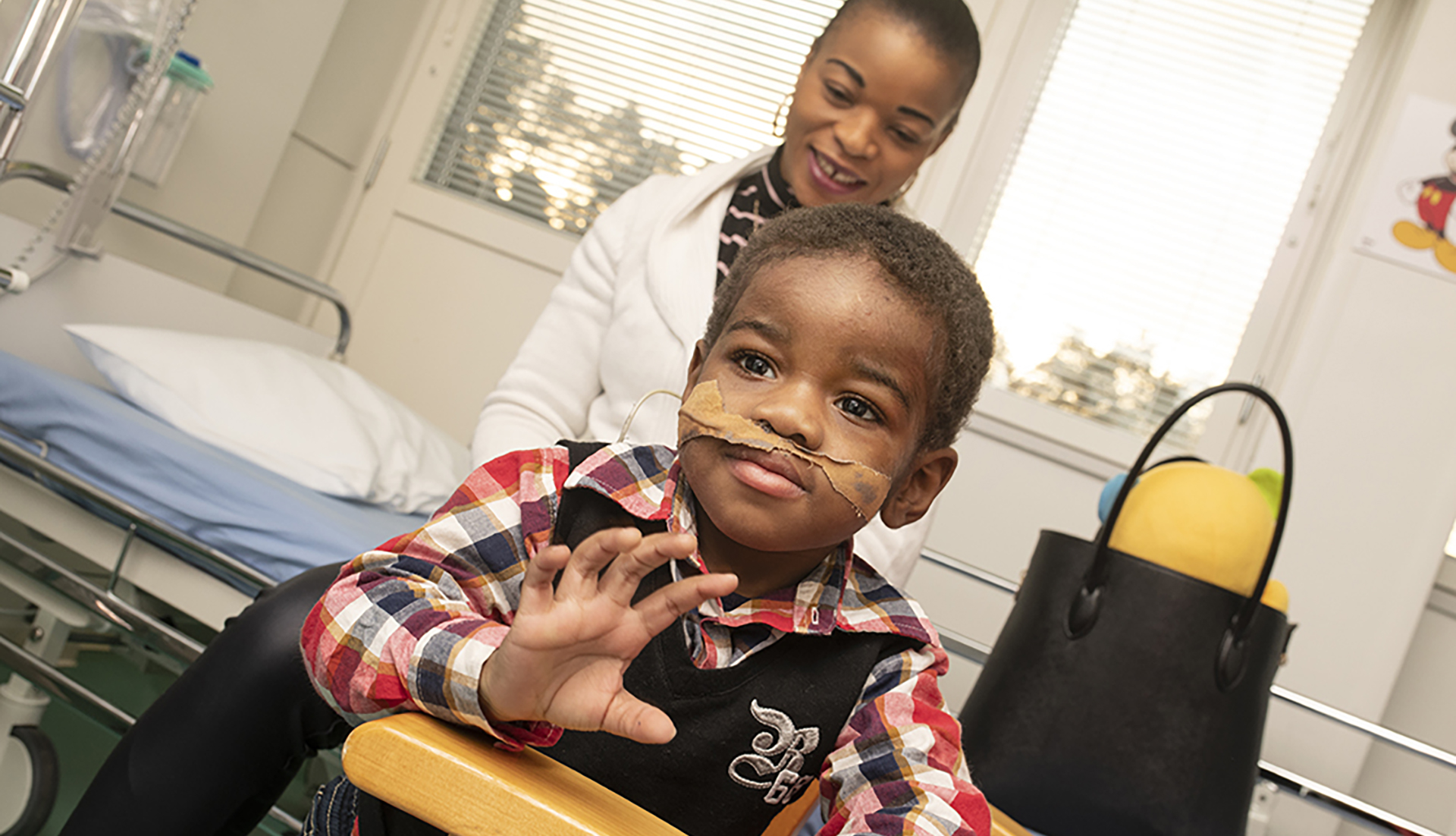
Emille Nyembo föddes våren 2016 som det yngsta barnet i en familj på nio personer. Hans föräldrar och de äldsta barnen hade flyttat till Uleåborg från centralafrikanska Kongo tio år tidigare.
Inför jul insjuknade då åtta månader gamla Emille i influensa. Lillkillens hemoglobin sjönk så lågt att han fick erytrocytdropp på Uleåborgs Universitets centralsjukhus. När det inte fick hans värden att stiga började man misstänka något som är mer sällsynt i Finland.
Bekräftelsen kom när Emilles prover hade analyserats utomlands: hans föräldrar var bärare av en gen som orsakar blodsjukdomen sicklecellanemi och pojken hade ärvt en form av sjukdomen som inte är symptomfri.
I sicklecellanemi blir erytrocyterna i blodet missbildade så att de ser ut som skäror i stället för att vara runda. De missbildade cellerna är sköra och kan orsaka stockningar i blodådrorna. Det kan i sin tur leda till svåra smärtor, anemi samt allvarliga infektioner och organskador.
I Kongo bär upp till 10–20 procent av befolkningen på genen som öppnar för sicklecellanemi, men trots det kom sjukdomen som en överraskning för Emilles mamma Anifa Nyembo.
– Många tror att sicklecellanemi är en folksjukdom i Kongo, men så är det inte. Själv känner jag bara till ett par som har insjuknat – men efter att Emille hade blivit sjuk fick jag höra av min pappa att min halvsyster som dog när hon var fyra år dog just i sicklecellanemi, berättar Anifa.
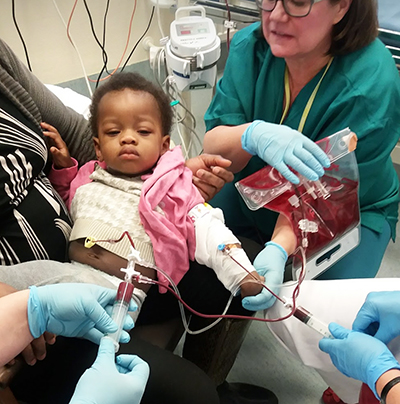
Friska blodkroppar i stället
I Finland har man fokuserat den mest krävande vården av sicklecellanemi till Barnkliniken vid Helsingfors Universitets centralsjukhus och dit fick Emille åka med sin mamma flera gånger efter att diagnosen stod klar. Först fick han genomgå ett blodbyte, en utbytestransfusion som gjordes för hand och tog åtta timmar, och efter det följde utbyte av erytrocyter med hjälp av en maskin två gånger i månaden.
Blodbytet och hydroxiurea-behandling underlättar symptomen av sicklecellanemi, men det enda sättet att påverka själva sjukdomsförloppet är genom stamcellstransfusion. Utan vård överlever få patienter långt upp i vuxen ålder, konstaterar barnhematolog och professor Kirsi Jahnukainen på HUCS Barnklinik.
– Redan hos unga vuxna har betydande organskador uppstått om man inte ger vård. Senare förvärras smärtorna och de neurologiska problemen ökar. Det är väldigt viktigt att sätta in behandling redan på småbarn.

Storebror donator
Även för Emille började man strax planera en stamcellstransplantation. Det innebär att man slår ut de stamceller i benmärgen som producerar erytrocyter med kraftig cytostatbehandling och så ersätter man dem med stamceller från en frisk donator. Om transplantationen lyckas kan den bota sjukdomen helt.
För sicklecellanemi söker man alltid efter en givare bland syskon, inte i internationella stamcellsregister. Orsaken är enkel: det finns väldigt få personer med afrikansk bakgrund i registren.
– I dagsläget är chansen att hitta en lämplig givare för sicklecellanemi via registret dåliga, så vi kan bara hoppas att det finns ett syskon som råkar ha lämplig vävnadstyp, säger Kirsi Jahnukainen.
Bland Emilles syskon fanns en lämplig givare, så 17-årige storebrodern Begani tog sina tentböcker med sig till Helsingfors i mars förra året och donerade stamceller till sin bror.

Stamcellstransplantationen lyckades men har tillsvidare inte varit så effektiv som man hade hoppats, eftersom andelen missbildade blodceller igen ökar. Efter stamcellstransplantationen har Emille fått vård på Uleåborgs Universitets centralsjukhus barnavdelning för hematologi i snart ett år.
– Den första stamcellstransplantationen botade inte Emille, men vi är väldigt glada över den vård som han får här, säger Anifa.
Hon hoppas att allt fler människor med rötter i Afrika ska bli blodgivare. Ju fler personer med olika bakgrund som finns i registren, desto mer sannolikt är det att det går att hitta ett lämpligt blodpreparat även när det gäller en mer sällsynt sjukdom.
– Det kan rädda någons liv.
Texten har ursprungligen publicerats i Finlands Röda Kors tidning Hjälpens Värld 1/19.